 HolCien 2025; 6:
e374 Artículo Original
HolCien 2025; 6:
e374 Artículo Original
ISSN: 2708-552X
RNPS: 2495
Análisis de factores
de riesgo asociados a la prematuridad
Analysis of risk factors associated with prematurity
Daniela Feliú Mendoza1 * https://orcid.org/0009-0002-3035-3926
Clara M. Castañeira Rodríguez1 https://orcid.org/0009-0002-7003-8509
1 Universidad de Ciencias Médicas Santiago de
Cuba, Facultad de Medicina Nº1. Santiago de Cuba, Cuba.
*Autor para la
correspondencia. Correo electrónico: daniela.feliu@nauta.cu
Recibido: 31/01/2024.
Aprobado: 14/03/2025.
Publicado: 09/05/2025.
RESUMEN
Introducción: La prematuridad
es la primera causa de mortalidad neonatal y también entre los menores de cinco años de edad. Más de
un millón de niños prematuros mueren cada año, pero muchos de los que
sobreviven sufren algún tipo de discapacidad, en particular las relacionadas
con el aprendizaje, problemas visuales y auditivos.
Objetivo: Caracterizar los
factores de riesgo asociados a la prematuridad en el primer trimestre del 2023
en el municipio de Santiago de Cuba.
Método: Se realizó estudio
descriptivo longitudinal retrospectivo, en pacientes prematuros durante el
período enero – 24 de marzo de 2023 en el Municipio Santiago de Cuba. El universo estuvo conformado por los nacidos
vivos en el Municipio Santiago de Cuba en el período descrito (1161 infantes),
se escoge una muestra de 35 nacidos vivos prematuros mediante muestreo
aleatorio simple.
Resultados: En el tiempo
estudiado disminuyeron los partos pretérmino. La frecuencia de prematuridad fue
similar en niños y niñas; la relación entre prematuridad y crecimiento
intrauterino retardado se evidenció en un 48, 57 %. Las edades maternas extremas
estuvieron presentes como factor de riesgo asociado a prematuridad en un
57, 1 %.
Conclusiones: El primer
trimestre del 2023 se caracterizó por una disminución de la prematuridad con
relación al año presente, los prematuros tardíos constituyeron el mayor número de casos. Se relacionan estrechamente el bajo peso al nacer y la prematuridad. Los factores maternos contribuyen en mayor
medida a la aparición de este problema de salud, sobre toda la edad al momento
de la concepción del embarazo.
Palabras clave: factores de riesgo,
parto pretérmino, prematuridad
ABSTRACT
Introduction: Prematurity is the leading cause of neonatal
mortality and also, among children under five years of age. More than one
million premature infants die each year but many of those who survive, suffer
from some type of disability related to learning, visual and hearing problems.
Objective: To characterize the risk factors associated with
prematurity during the first trimester of 2023, in the municipality of Santiago
de Cuba.
Method: A retrospective longitudinal descriptive study was carried
out in premature patients during the period January - March 24, 2023 in
Santiago de Cuba Municipality. The universe consisted of live births in
Santiago de Cuba Municipality during the period described (1161 infants); a
sample of 35 preterm live births was chosen by simple random sampling.
Results: Preterm births decreased during the period of the study.
The frequency of prematurity was similar in boys and girls; the relationship
between prematurity and intrauterine growth retardation was evidenced in 48.57
%. Extreme maternal ages were present as a risk factor associated with
prematurity in 57.1 %.
Conclusions: The first trimester of 2023 was characterized by a
decrease in prematurity compared to the present year, late preterm infants
constituted the largest number of cases. Low birth weight and prematurity are closely related. Maternal
factors contribute to a greater extent to the appearance of
this health problem, especially the age at the time of conception of the
pregnancy.
Keywords: risk
factors, preterm birth,
prematurity
Introducción
La Organización Mundial de la Salud (OMS) define la
prematuridad como el nacimiento que ocurre antes de completarse las 37 semanas
o antes de 259 días de gestación, desde el primer día del último periodo menstrual. (1)
Según la edad gestacional existen cuatro categorías
clínicas de prematuros: los prematuros extremos (<28 semanas), prematuros
severos (de 28 a 31,6 semanas), los prematuros moderados (32 a 33,6 semanas) y
los prematuros tardíos (de 34 a 36,6 semanas). Ellos constituyen 5, 15, 20 y 60
% del total de prematuros, respectivamente. (2)
En 1892, Pierre Budin, médico de origen francés,
considerado el padre de la Neonatología, escribió un libro sobre lactantes con
problemas nacidos de un parto prematuro y diferenció a los lactantes en
pequeños y grandes para la edad gestacional. En 1914 el Dr. Julius Hess en
Chicago, inició unidades de cuidados para recién nacidos prematuros en el
Hospital Michael Reese y en 1924 Albrecht Peiper se interesó en la maduración
neurofisiológica de los recién nacidos prematuros. (2)
En la década de 1940 se comenzó la unificación de criterios
para el manejo de los recién nacidos prematuros y aparecieron las primeras
incubadoras para estabilización térmica. Las observaciones de Budin sobre la
influencia de la temperatura ambiente en la mortalidad de los prematuros son clásicas, ya que fue el primero en
usar botellas de vidrio con agua
caliente para termorregulación durante el traslado neonatal.(2)
Recientemente la
Organización Mundial de la Salud (OMS); publicó que a nivel mundial nacen cada año 15 millones de niños prematuros (antes de que cumplan las 37 semanas
de gestación). La prematuridad es la primera causa de mortalidad
neonatal y también entre los menores de cinco años de edad, esto la hace
responsable de 1,1 millón de muertes al año. (1) Más de un millón de
niños prematuros mueren cada año por esta causa. Además, muchos de los que sobreviven sufren algún tipo de discapacidad de por vida, en particular discapacidades relacionadas con el aprendizaje, y problemas
visuales y auditivos.(3)
En Cuba, antes del año 2000, el nacimiento pretérmino
representaba del 8 al 9 % de los partos. A
pesar de un ligero aumento de la incidencia de la
prematuridad hasta el año 2005 se mantenía por debajo del 3
% de los nacidos vivos, pero ya hacia el año 2010 y comparado con los años
anteriores, hubo un incremento en el número de partos pretérmino, que
representaron entre el 4 y el 4,8% del total de nacimientos y de los que
alrededor del 60 % tuvieron un peso por debajo de los 2500 gramos; lo que
ratifica a estos niños como de riesgo, no solo por la inmadurez de sus sistemas
sino también por su bajo peso al nacer.(4)
Cuba ha tenido
un índice de prematuridad alrededor de 5 % en
los últimos diez años, en tanto que los Estados Unidos ha
incrementado este índice de 9 a 13 %.(3)
Aunque la mayoría de los partos prematuros ocurren de forma
espontánea, existen algunos factores epidemiológicos, clínicos y ambientales
relacionados con el desencadenamiento de un parto prematuro: factores maternos,
sociales, circunstanciales como lo son la pobreza, la estructura familiar,
calidad de vida, acceso a alimentos nutritivos, acceso a los servicios de salud
y atención médica primaria, tecnología en salud, inequidad, acceso a empleo y situación laboral, políticas
de promoción a la salud entre otros.(5,6)
La evidencia científica con respecto a los factores de
riesgo condicionantes del parto prematuro en la provincia de Santiago de Cuba
es escasa.
Hoy se sabe que la prevención de las complicaciones y las
muertes debidas al parto prematuro
comienzan con un embarazo saludable. La atención de calidad antes del embarazo, durante el embarazo y entre
embarazos garantiza que la gestación sea una experiencia positiva para todas
las mujeres. Las directrices de la Organización Mundial de la Salud (OMS) sobre
la atención prenatal incluyen intervenciones esenciales que ayudan a prevenir
el parto prematuro, como el asesoramiento sobre la dieta saludable y la
nutrición óptima, o el consumo de tabaco y otras sustancias; las mediciones
ecográficas del feto, que ayudan a determinar la edad gestacional y a detectar
los embarazos múltiples, y un mínimo de
ocho contactos con profesionales sanitarios a lo largo del embarazo, a fin de
identificar y tratar otros factores de riesgo como las infecciones.(3)
No obstante, es muy difícil predecir qué mujeres podrían
dar a luz prematuramente. Actualmente, no se considera que haya pruebas
totalmente efectivas para identificar a las embarazadas de bajo riesgo. Sin
embargo, hay dos pruebas que son útiles para determinar qué gestantes son de
alto riesgo o con contracciones antes del término y tienen pocas probabilidades
de parir en las dos semanas siguientes: la medición por ultrasonido de la
longitud del cérvix uterino y la no existencia de fibronectina en las
secreciones vaginales.(3)
En vista de que ésta condición impacta de manera significativa
en la mortalidad infantil, se decide estudiar algunas variables clínico
epidemiológicas relacionadas con el objetivo de caracterizar los principales
factores de riesgo asociados a la prematuridad en el primer trimestre del 2023
en el municipio de Santiago de Cuba.
Método
Clasificación y contexto del estudio
Se realizó estudio descriptivo longitudinal retrospectivo,
en pacientes prematuros durante el periodo enero – 24 de marzo de 2023 en el
Municipio Santiago de Cuba.
Universo: nacidos vivos en el
Municipio Santiago de Cuba en el periodo descrito (1161 infantes).
Muestra: se seleccionó mediante
un muestreo aleatorio simple, se seleccionaron 35 nacidos vivos prematuros,
desde enero de 2023 hasta 24 de marzo del 2023, que cumplieron los siguientes
criterios de inclusión y exclusión:
Criterios de Inclusión: todos los nacidos vivos
prematuros desde el 1ro de enero al 24 de marzo del 2023.
Criterios de Exclusión: nacidos
vivos prematuros durante el periodo de estudio que fallezcan en los primeros 28
días de nacido.
Las variables utilizadas en el estudio fueron: nacidos prematuros
(prematuro extremo (antes de las 28 semanas), prematuro moderado [entre 28 y 31
semanas], prematuro tardío (de 32 a 36,6 semanas), sexo (masculino, femenino),
crecimiento intrauterino retardado, meses (enero, febrero, marzo), áreas de
salud (Frank País, José Martí, Julián Grimau, Carlos J. Finlay, Camilo Torres,
López Peña, Municipal, 28 Septiembre, Armando García, 30 Noviembre, Josué País,
Boniato, Cobre, Cristo, Caney, Siboney, Pimienta), Edad materna de riesgo
(15-18 años, mayores de 35 años), factores de riesgo (hipertensión arterial
crónica, hipertensión inducida por el embarazo, anemia, gemelaridad,
infecciones vaginales, tabaquismo, antecedentes de partos PT espontáneos, IMC
inferior a 18,5, abortos inducidos y espontáneos previos, antecedente de COVID-
19, diabetes mellitus).
Para la elaboración de la investigación se realizó una
revisión bibliográfica referente al tema en cuestión, se consultó la
bibliografía nacional e internacional sobre el tema mediante una búsqueda
bibliográfica manual. Se exploraron las bases de datos: MEDLINE, LILACS, CUME,
ESCOB, Google entre otros buscadores, así como las disponibles en revistas y
sitios de internet avalados
científicamente, libros, tesis y otros documentos. La información se extrajo de
las bases de datos del departamento Municipal del Programa de Atención Materno Infantil.
El procesamiento de la información se realizó de forma
computarizada. El procesamiento de la
información se realizó a través del sistema estadístico SPSS versión 21.
Las variables se clasificaron acorde con los objetivos, y
se elaboraron cuadros estadísticos de una y dos entradas en los que se usaron
valores absolutos y porcentajes. Se utilizó como medida de resumen el
porcentaje.
Para la redacción del informe final y la confección de los
esquemas, tablas y gráficos se empleó el paquete Microsoft Office 2016 para
Windows XP. Cada resultado fue comparado con los obtenidos por otros autores
nacionales e internacionales, para sobre la base del análisis inductivo, emitir
conclusiones y recomendaciones.
Los resultados obtenidos fueron analizados con la
literatura revisada, se compararon con otras
investigaciones referentes a temas relativamente similares, y se expuso la
novedad de esta investigación.
La integridad de los datos obtenidos fue celosamente
guardada, por lo que se cumplieron en todo momento con los principios éticos
para la investigación médica en humanos establecidos
en la Declaración de Helsinki, enmendada en la 52 Asamblea General de
Edimburgo, en octubre de 2002. Se tomó en cuenta todos los cuidados éticos, se
mantuvo total confidencialidad sobre los resultados obtenidos. Se mantuvieron
los datos primarios, se respetaron así las normas de confidencialidad y los
mismos quedaron en poder de los investigadores y su empleo es solo con fines
investigativos.
Resultados
En
la tabla número I se puede apreciar una disminución de la prematuridad en el
año 2023, cambio favorable que
evidencia una mejora de los indicadores del funcionamiento del PAMI. La
frecuencia de prematuridad fue similar en niños (51,42 %) y niñas (48,57 %)
aunque existió predominio del sexo masculino.
Tabla I. Distribución de recién nacidos
prematuros según meses
y años.
|
Categoría
|
Enero
|
Febrero
|
Marzo
|
Total
|
% variación
|
|
2022
|
2023
|
2022
|
2023
|
2022
|
2023
|
2022
|
2023
|
|
PT
|
18
|
13
|
22
|
12
|
22
|
10
|
62
|
35
|
-435
|
Fuente: Base de datos
del departamento de estadística municipal
del PAMI.
Se puede apreciar en la segunda tabla que, la relación
entre la prematuridad y el crecimiento intrauterino retardado no es para nada
despreciable y que se evidencia en un 48,57 % del total, cifra considerable que
ronda casi la mitad de todos los casos.
Tabla II. Distribución de recién nacidos
prematuros y prematuros más CIUR según meses.
|
Mes
|
PREMATURIDAD
|
|
|
PT
|
PT/CIUR
|
%
|
|
Enero
|
13
|
5
|
38,46
|
|
Febrero
|
12
|
6
|
50
|
|
Marzo
|
10
|
6
|
60
|
|
Total
|
35
|
17
|
48,57
|
Fuente: Base de datos del departamento de estadística municipal del PAMI.
Se dividieron, de acuerdo con la edad gestacional (EG) en
prematuros extremos (antes de las 28 semanas) moderados (entre 28 y 31 semanas)
y tardíos (de 32 a 36,6 semanas). No se notifican hasta la fecha en análisis
prematuros extremos, han sido 2 los moderados y los más numerosos han sido los
prematuros tardíos con 33 nacimientos.
Tabla III. Prematuros según clasificación y su relación
con estado nutricional al nacer.
|
PT según categoría
|
Nacidos prematuramente
|
Fetal Growth inferior al
percentil 10
|
|
F.A
|
%
|
Nro
|
Riesgo
|
|
Extremos
|
0
|
0
|
0
|
0
|
|
Moderados
|
2
|
5,7
|
2
|
5,7
|
|
Tardíos
|
33
|
94,2
|
9
|
27,2
|
|
Total
|
35
|
100
|
11
|
31,4
|
Fuente: Base de datos del departamento de estadística municipal del Programa de Atención Materna Infantil (PAMI).
Con respecto a la distribución de recién nacidos prematuros
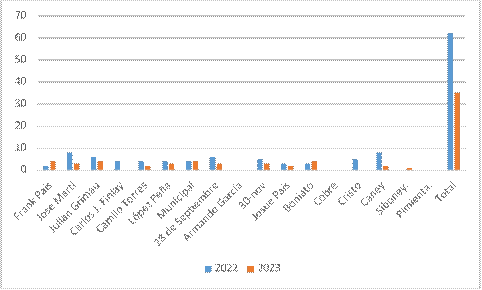
según áreas de salud del municipio Santiago de Cuba (gráfico 1), se destacan: Municipal,
Frank País, y Boniato; estos dos últimos han mostrado un balance negativo, con
cifras mayores que en la misma fecha del 2022.
Esto se pudiera asociar a factores
socioeconómicos de dichas comunidades como la alta
incidencia de embarazo en la adolescencia que han tenido históricamente dichas
comunidades. El impacto negativo
está demostrado, desde el punto
de vista clínico y social,
toda vez que se conoce cómo influye la inmadurez biológica
de la joven madre en la salud del binomio madre-hijo.
Las comunidades más vulnerables desde el aspecto económico
y social son las mismas que se muestran con mayores cifras de prematuridad. Las
malas condiciones y estilos de vida impactan en la salud materna, como la
nutrición inadecuada, que conlleva a una mala ganancia de peso durante el
embrazo, anemia, déficit de vitaminas y minerales. Además, de las inadecuadas
condiciones higiénico-ambientales en muchos hogares donde las gestantes no reciben los cuidados especiales
requeridos. El nivel de escolaridad e instrucción de las madres, y familia en
general se convierte también en un factor de riesgo que atenta con la salud
materno fetal, la irresponsabilidad ante la no asistencia a consultas de
seguimiento prenatal, la no adherencia terapéutica y a las recomendaciones
dadas por equipo básico de salud.
Gráfico 1. Distribución de recién nacidos
pretérmino según área de salud en el primer trimestre
del último bienio.
Fuente: Base de datos del departamento de estadística municipal del PAMI.
Se observa que las edades maternas extremas (menor de 18
años y de 35 y más) estuvieron presentes como factor de riesgo asociado a
prematuridad en un 57,1% N= 35.
Tabla IV. Edad materna
de riesgo asociada
a los nacimientos prematuros.
|
Edad materna de
riesgo
|
|
Edad
|
Nro
|
%
|
|
15 a 18
|
9
|
25,7
|
|
35 y más
|
11
|
31,4
|
|
Total
|
20
|
57,1
|
Fuente: Base de datos del departamento de estadística municipal del PAMI
Se observó un mayor valor
porcentual en la HTA con el 34,2% y un 17,1% para la HTA inducida por el embarazo. Ambas
condiciones, incrementan la probabilidad de nacimientos prematuros. Las
pacientes portadoras de HTA tienen mayor probabilidad de aportar un niño
prematuro. Para la
preeclamsia/eclampsia el OR fue de 1,2.
Tabla V. Factores de riesgo asociados a nacimientos prematuros.
|
Factores de riesgo
|
Presente
|
|
Nro
|
%
|
|
Hipertensión arterial crónica
(HTA)
|
12
|
34,2
|
|
Hipertensión
arterial inducida por el embarazo
|
6
|
17,1
|
|
Anemia
|
5
|
14,2
|
|
Gemelaridad
|
4
|
11,4
|
|
Infecciones vaginales
|
4
|
11,4
|
|
Tabaquismo
|
6
|
17,1
|
|
Antecedentes de partos
pretérmino espontáneos
|
2
|
5,7
|
|
Índice de masa
corporal inferior a 18.5
|
3
|
8,5
|
|
Abortos inducidos y espontáneos previos
|
3
|
8,5
|
|
Antecedente
de COVID 19
|
3
|
8,5
|
|
Diabetes Mellitus
|
2
|
5,7
|
Fuente: Base de datos del departamento de estadística municipal
del PAMI.
Discusión
La prematuridad, su etiología, los factores asociados a su
aparición no dejan de ser motivo de estudio en todas partes del mundo, tanto en
países desarrollados como aquellos en vía de desarrollo.
Según estudio llevado a cabo por Mendoza et al.(5) durante el 2016 en
Colombia informa que, durante la primera
década del 2000 Cuba ocupaba
el penúltimo lugar en nacimientos prematuros por cada 100
nacimientos;(6) sin embargo, en los últimos años se ha evidenciado
un discreto incremento de las cifras referentes a los partos prematuros en
nuestro país si se toma como referencia años anteriores, aun así, se mantiene
en esta posición para el 2020. (1) Para el primer trimestre del 2023
existió una variación de -435 % en relación al año precedente, lo que indica
una disminución de la prematuridad para este año.
El sexo no se pudo establecer como un factor de riesgo de
prematuridad en nuestro estudio, de igual modo
se comportó en la investigación realizada en
el Hospital Regional de Huacho en el
2019 (1). Por otro lado, sí difiere en cuanto a la asociación entre
las malformaciones congénitas y parto prematuro, puesto que en nuestro estudio
no se encontró ningún recién nacido con alguna
de estas patologías mientas que, en el
estudio antes mencionado, el 10,7 % de los sujetos investigados presentaron
entre las comorbilidades asociadas, en casi un 50 %, las cardiopatías
congénitas.
Los prematuros tardíos representan el mayor grupo, tanto en
nuestro estudio como en otros llevados a cabo en otras geografías como en el Hospital Universitario Santa María de
Brasil en el 2021, (13) al igual que en el Hospital Regional de
Huacho en el 2019.(6)
La asociación entre la prematuridad y un fetal growth por
debajo del percentil 10 constituye un factor de riesgo de suma importancia, al
evaluar el riesgo de mortalidad de estos niños, y de esta forma lo reflejan los
estudios consultados.(7,8,9,10,11,12)
La edad materna constituye un factor de riesgo
de prematuridad según Bigolin,(14) quien en su trabajo no la agrupa según
edades de riesgo, y calcula los 27 años como la edad promedio para madres con
parto prematuro. Otros estudios establecen como grupo de referencia los 25-27
años, afirmando que entre más se aleja de estas edades mayor es la probabilidad
de prematuridad. (15) Sin
embargo, nuestra investigación arroja que más de la mitad de las madres pertenecen a grupos etarios de riesgo. Por otro lado, Toro-Huamanchumo
et al. (16) en un estudio
de 1000 recién nacidos pretérmino no identificaron esta variable como el principal factor de riesgo.(15)
En nuestro estudio se describen como principales factores
de riesgo la hipertensión arterial crónica, hipertensión inducida por el
embarazo, anemia, gemelaridad, infecciones vaginales y tabaquismo, esto coincide con los resultados de Ahumada JS, et al. en Bogotá
(Colombia)
durante el 2020.(15) Otros como las infecciones
urinarias no se datan como las causas más frecuentes, pero si se evidencian en
otros análisis como causa principal.(14,17)
Los antecedentes de parto pretérmino, abortos espontáneos e
índice de masa corporal maternos se encuentran listados en toda la bibliografía
consultada, no como las principales causas, pero sí como factores a evaluar que
aportan a las cifras de prematuridad.
Se alerta continuamente acerca de la necesidad de conformar
un criterio uniforme acerca de riesgo social, factor presente en muchos casos
con impacto negativo de gran peso en la salud materno fetal que hasta el
momento no ha sido posible cuantificar.
Conclusiones
Se pude afirmar la multifactorialidad en la relación causal
de los partos prematuros, condicionada no solo por determinadas enfermedades,
sino también con diferentes condiciones vinculadas a modos, condiciones y
estilo de vida; así como un fallo en la promoción y prevención de salud. La
edad materna extrema, enfermedades maternas asociadas y otras complicaciones en
el embarazo, son las causas más frecuentes de bajo peso al nacer.
Referencias Bibliográficas
1.
Matos
Alviso LJ, Reyes Hernández KL, López Navarrete GE, Reyes Hernández MU, Aguilar
Figueroa ES, Pérez Pacheco O, et al. La prematuridad: epidemiología,
causas y consecuencias, primer lugar de mortalidad y discapacidad. RevSalJal.
2020[citado 02/02/2024];7(3):179- 186.Disponible en: https://www.medigraphic.com/pdfs/saljalisco/sj-2020/sj203h.pdf
2.
de
Rodríguez IC, Rossell-Pineda M del R, Álvarez de Acosta T, Rojas Quintero L.
Factores de riesgo asociados a la prematuridad en recién nacidos
de madres adolescentes. Rev Obstet Ginecol
Venez.2013[citado 27/10/23];73(3):157-170.Disponible en: http://ve.scielo.org/scielo.php?script=sci_arttext&pid=S0048-77322013000300003&lng=es
3.
Domínguez Dieppa
F. La prematuridad: un problema
pendiente de solución. Rev Cubana
Pediatr.2021 [citado 27/10/23]; 93(1).Disponible en: https://revpediatria.sld.cu/index.php/ped/article/view/1435
4. Milián Espinosa I, Cairo Gonzáles VM,
Silverio Negrín M, Benavides Casals ME, Pentón Cortes R , Marín Tápanes Y.
Epidemiología del parto pretérmino espontáneo. Acta Méd Centro.2019;13(3).Disponible en: https://www.medigraphic.com/pdfs/medicadelcentro/mec- 2019/mec193g.pdf
5.
Mendoza
Tascón LA, Claros Benítez DI, Mendoza Tascón LI, Arias Guatibonza MD, Peñaranda
Ospina CB. Epidemiología de la prematuridad, sus determinantes y prevención del
parto prematuro. Rev Chil Obstet Ginecol. 2016[citado
02/03/2024];81(4):330-342.Disponible en: https://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-75262016000400012
5. Villanueva ELA, Contreras
GAK, Pichardo CM, et al. Perfil epidemiológico del parto prematuro. Ginecol Obstet Mex. 2008[citado
05/07/2024];76(09):542-548.Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=19563
6.
Fernández Borbón H, González
Pi Y. Factores de riesgo asociados al parto prematuro, Policlínico Universitario “Hermanos Cruz”, 2022. Rev Ciencias
Médicas.2023 [citado
05/02/2025];27(6).Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-31942023000700016&lng=es
7.
Díaz Molleda
M, Puentes Rizo E, González
Cárdenas LT. Caracterización de la población femenina con riesgo preconcepcional del municipio Arroyo Naranjo. Rev Cubana Med Gen
Integr.2021[citado 25/08/2025];37(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21252021000200014&lng=es
8. Zorrilla Quiñones AM, de la
Cruz Pérez D. Factores asociados al bajo peso al nacer en el municipio Pinar
del Río. Rev Ciencias Médicas.2020[citado 20/03/2025];24(5).
Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-31942020000500013&lng=es
9.
Mora
Vallejo M, Peñaloza D, Pullupaxi C, Díaz Rodríguez J. Infecciones del tracto
urinario como factor de riesgo para parto prematuro en adolescentes
embarazadas. FacSalud-Unemi. 2019;3(4):26-35.
10. Toro Huerta C, Vidal C, Araya
Castillo L. Tendencia temporal y factores asociados al parto prematuro en
Chile, 1992-2018. Salud Colect. 2023[citado 05/07/2024];19:e4203. Disponible
en: https://www.scielosp.org/pdf/scol/2023.v19/e4203/es
11. Sánchez Orbe JO, Rodríguez
Vargas N, Batista Garabitos DM, Hernández Castillo YN, Montesano Y. Factores de
riesgo asociados al trabajo de parto pretérmino en gestantes del Hospital
Universitario Maternidad Nuestra Señora de la Altagracia septiembre-diciembre 2018.
Cienc Salud (St Domingo).2022[citado 05/08/2024];6(1):65-70]. Disponible en: https://revistas.intec.edu.do/index.php/cisa/article/view/2404/2781
12.
Bachiller Roque
Poma MC. Características clínico epidemiológicas de los recién
nacidos prematuros tardíos en un hospital
de Huancayo-2020 [Tesis].[Huancayo-Perú]: Universidad Peruana Los
Andes;2022.91p.Disponible en: https://repositorio.upla.edu.pe/bitstream/handle/20.500.12848/4086/TESIS.ROQUE%20POM A%20%281%29.pdf?sequence=1&isAllowed=y
13. Bigolin Jantsch L, Teixeira Canto R,
Martins de Melo A, Rinaldo Scaburi I , Nascimento Correa de Andrade E, Tatsch
Neves E. Obstetric factors associated with birth of moderate and late premature
babies. Enferm
Glob. 2021 [citado 05/08/2024];20(61):23-58. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1695-61412021000100002&lng=es
14.
Teixeira
GA, de Carvalho JBL, da Rocha BG, Pereira SA, Enders BC. Perfil de mães e o
desfecho do nascimento prematuro ou a termo. Cogitare Enferm.2018 [citado
05/02/ 2025];23(1). Disponible en: https://revistas.ufpr.br/cogitare/article/view/51409
15.
Toro
Huamanchumo CJ, Barboza Joshuan J, Pinedo Castillo L, Barros Sevillano S,
Gronerth Silva JK , Galvez Díaz NC, et al . Factores maternos asociados
a prematuridad en gestantes de
un hospital público de Trujillo, Perú. Rev Cuerpo Med HNAAA. 2021 [citado 06/08/2024];14(3):287-290.
Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S2227- 47312021000400006&lng=es
16.
Ahumada JS, Barrera AM, Canosa D, Cárdenas L, Uriel M, Ibáñez EA, et al. Factores de riesgo de parto pretérmino en Bogotá D.C., Colombia. Rev Fac Med.2020[citado 05/08/2024];68(4):556-563. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0120- 00112020000400556&lang=es
Declaración de autoría
DFM: conceptualización, investigación, redacción
del borrador original, revisión, edición.
CCR: metodología, redacción del borrador
original, revisión, edición.
Conflicto de intereses
Los autores
declaran no tener conflictos de interés.
Declaración de Financiación
Los autores
no recibieron financiación para la realización de la presente
investigación.
Publicación
de la Universidad de Ciencias Médicas de Holguín  CC-BY-NC 4.0
CC-BY-NC 4.0
www.revholcien.sld.cu
![]() HolCien 2025; 6:
e374 Artículo Original
HolCien 2025; 6:
e374 Artículo Original